“医生,我还能活多久?”这是无数癌症患者问过最多的问题。当传统手术、化疗、放疗的“三板斧”逐渐显露出局限性,当晚期患者面对“无药可用”的绝望,医学界从未停止探索新的可能。2025年,一项名为“TCM细胞技术”的免疫疗法,正以“精准、持久、安全”的三大优势,为癌症治疗带来颠覆性变革。 早期肝癌患者接受肝切除术后的5年生存率虽可达70%,但超过50%的患者会在术后两年内复发。这是因为癌细胞具有极强的侵袭性,手术难以彻底清除所有癌细胞,尤其是隐藏在血液或淋巴循环中的微小病灶。一位肝癌患者术后复查时发现肝区转移灶,正是这些“漏网之鱼”在作祟。 化疗通过杀死快速分裂的癌细胞来控制病情,但也会误伤正常细胞,导致免疫力下降、恶心呕吐、脱发等副作用。晚期肺癌患者接受化疗后,虽然肿瘤缩小,但身体虚弱到无法下床,生活质量大幅下降。放疗虽能精准打击局部肿瘤,却可能破坏免疫微环境,甚至诱发癌细胞转移。 对于晚期癌症患者,传统治疗往往束手无策。靶向药物易产生耐药性,患者生存期通常仅数月。一位晚期结直肠癌肝转移患者,化疗后腹水反复生成,肝脏肿瘤持续增大,医生无奈表示:“我们已经没有更好的办法了。” TCM(Central Memory T Cell,中央记忆型T细胞)是免疫系统中的“记忆库”。它们由初始T细胞经抗原激活后产生,具有三大核心优势: 归巢性:高表达CD62L和CCR7分子,能精准定位到淋巴结,随时接受抗原呈递细胞的“情报”,快速活化。 记忆性:像“免疫记忆库”一样,长期保存对肿瘤抗原的记忆,再次遇到相同抗原时能迅速反应。 持久性:具备自我更新能力,在体内长期存活,持续发挥抗肿瘤作用。 传统治疗像“广撒网”,而TCM技术则是“精准制导”。通过体外扩增患者自身的TCM细胞,再回输到体内,这些细胞能特异性识别肿瘤抗原,直接杀伤癌细胞,同时激活其他免疫细胞形成“免疫军团”,清除残留病灶和微小转移灶。 临床案例:一位56岁的结直肠癌肝转移患者,化疗后身体虚弱,腹水反复生成。接受TCM细胞治疗后,身体逐渐恢复力气,复查时医生发现肝部的转移灶缩小了。患者感慨:“化疗让我掉光头发、吃不下饭,但TCM回输后,我重新看到了希望。” TCM细胞能像“巡逻兵”一样,在术后一周内回输到患者体内,清除残留癌细胞。北华大学第二附属医院的研究显示,365例实体肿瘤患者接受TCM治疗后,3年复发率较对照组下降42%,5年生存率提高。 TCM细胞的自我更新能力使其能在体内长期存活,持续监视并清除癌细胞。日本研究显示,实体肿瘤患者接受辅助免疫细胞疗法后,10年生存率达74.5%。这种“长效免疫记忆”是传统治疗难以比拟的,尤其适合晚期患者或术后巩固治疗。 放疗能通过“远端效应”激活全身免疫反应,但需免疫细胞配合。TCM细胞的加入可放大这一效应:放疗破坏肿瘤后,释放的抗原被TCM细胞识别,激活更多效应T细胞,形成“局部+全身”的双重打击。临床案例显示,肺癌患者放疗联合TCM治疗后,肺部转移灶缩小,生存期延长。 手术虽能切除可见肿瘤,但可能残留微小病灶或游离癌细胞。TCM细胞可在术后一周内回输,像“巡逻兵”一样清除残留癌细胞。肝癌患者术后接受TCM治疗,肝区转移灶未再出现,5年生存率提高。 与CAR-T疗法主要针对血液肿瘤不同,TCM细胞免疫治疗适用于几乎所有实体肿瘤,包括肺癌、肝癌、乳腺癌、结直肠癌等。目前,国内多家医院已开展TCM临床研究,美国NIH也将其纳入癌症中心招标项目。 TCM细胞技术的崛起,不仅仅是一种新疗法的出现,更代表着癌症治疗范式的转变——从“单一对症治疗”转向“病因性免疫干预”。随着对肿瘤微环境研究的深入,TCM细胞免疫治疗正迈向更精准的阶段。 例如,通过检测患者外周血中的TCM/Teff细胞比率,可预测免疫治疗疗效;结合肠道菌群调节,可进一步增强TCM细胞的抗肿瘤能力。 癌症治疗是一场与时间的赛跑,TCM细胞技术正以“精准、安全、持久”的优势,为患者争取更多生存时间。如果您或家人正在与癌症抗争,不妨咨询肿瘤专科医生,了解这一技术的适用性。或许,希望就在下一次回输的细胞中悄然生长。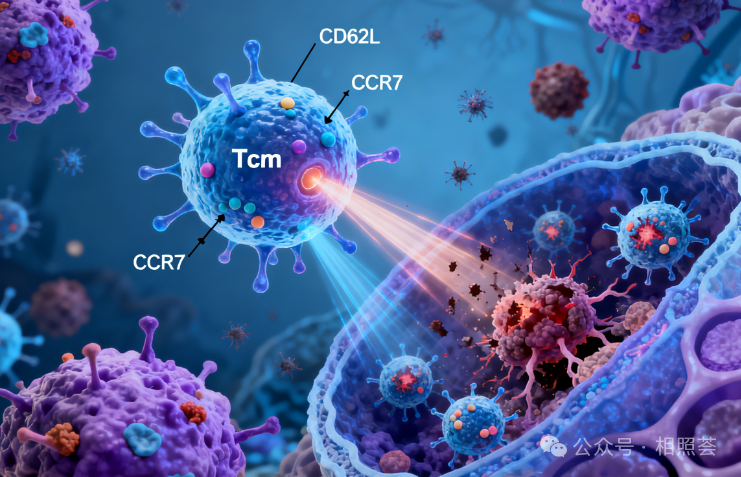





咨询热线:
010-56350526
机构合作:
010-56350526
