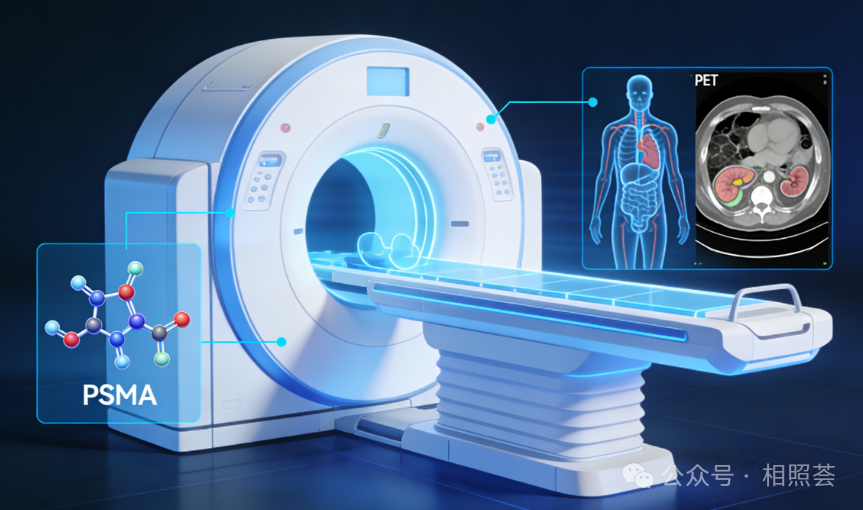
在前列腺癌的诊疗过程中,精准分期是制定治疗方案、评估预后效果的关键环节。传统影像学检查如CT、骨扫描等,在面对微小病灶时常常“力不从心”,导致部分患者因漏诊而延误治疗,或因过度治疗承受不必要的痛苦。而近年来兴起的PSMA-PET/CT技术,凭借其超高灵敏度和特异性,成为前列腺癌精准分期的新利器,甚至能捕捉到0.5毫米的微小病灶,为患者带来更精准、个性化的治疗选择。
前列腺癌的分期是制定治疗方案的关键。临床采用TNM分期系统,根据肿瘤范围(T)、淋巴结转移(N)和远处转移(M)情况,将前列腺癌分为I-IV期:
I期:肿瘤局限于前列腺内,体积小,无法通过常规检查发现。
II期:肿瘤仍局限于前列腺,但可通过检查发现。
III期:肿瘤突破前列腺包膜,侵犯周围组织。
IV期:肿瘤转移至骨骼、淋巴结或其他器官。
前列腺癌容易侵犯邻近组织,并通过血液或淋巴系统转移至骨骼、淋巴结等部位。传统影像学检查虽能发现较大病灶,但对直径小于1厘米的微小转移灶却“力不从心”。例如:
骨扫描:对早期骨转移的检出率不足60%,易漏诊微小病灶;
CT/MRI:对淋巴结转移的敏感度仅约50%,且无法区分炎症和肿瘤;
18F-FDG PET/CT:对前列腺癌的特异性较低,常因生理性摄取(如膀胱、肠道)干扰判断。
这些局限性可能导致患者被错误分期,进而接受不必要的手术或放疗,增加身体负担和经济成本。
前列腺癌容易侵犯邻近组织,并通过血液或淋巴系统转移至骨骼、淋巴结等部位。传统影像学检查虽能发现较大病灶,但对直径小于1厘米的微小转移灶却“力不从心”。例如:
骨扫描:对早期骨转移的检出率不足60%,易漏诊微小病灶;
CT/MRI:对淋巴结转移的敏感度仅约50%,且无法区分炎症和肿瘤;
18F-FDG PET/CT:对前列腺癌的特异性较低,常因生理性摄取(如膀胱、肠道)干扰判断。
这些局限性可能导致患者被错误分期,进而接受不必要的手术或放疗,增加身体负担和经济成本。

PSMA(前列腺特异性膜抗原)是一种在前列腺癌细胞表面高表达的跨膜蛋白,尤其在低分化、去势抵抗性前列腺癌中表达量可达正常细胞的1000倍。
PSMA-PET/CT技术通过将放射性核素(如18F或68Ga)标记的PSMA配体注入体内,使其像“分子导弹”一样精准聚集于癌细胞,再通过PET/CT融合成像,同时显示病灶的代谢活性和解剖位置。
核心优势:
超高灵敏度:可检出直径仅0.5毫米的微小病灶,对骨转移的检出率较骨扫描提高30%-40%,对淋巴结转移的敏感度达90%以上。
精准分期:避免传统检查的“假阴性”或“假阳性”,显著改善临床分期准确性。例如,一项研究显示,PSMA-PET/CT使25%的高危前列腺癌患者分期上调,13%的患者治疗方案因此调整。
指导个体化治疗:
生化复发定位:前列腺癌根治术后,若PSA持续升高(≥0.2ng/mL),PSMA-PET/CT可精准定位复发病灶(如局部残留、淋巴结或骨转移),为挽救性放疗或手术提供依据。
疗效监测:通过动态观察病灶PSMA摄取变化,早期评估内分泌治疗、化疗或177Lu-PSMA靶向治疗的反应,及时调整方案。
案例1:早期诊断,避免漏诊
62岁的张先生因PSA轻度升高(10-14ng/mL)就诊,MRI检查未发现异常。PSMA-PET/CT显示前列腺弥漫性高代谢,左侧精囊腺和双侧髂血管旁淋巴结转移。随后穿刺确诊为前列腺腺泡腺癌,及时接受了根治性手术和淋巴结清扫,避免了病情延误。
案例2:复发定位,精准治疗
70岁的李先生前列腺癌根治术后3年,PSA升至0.67ng/mL。传统检查未发现转移,但PSMA-PET/CT显示盆腔内多个淋巴结转移。医生根据结果调整治疗方案,采用比卡鲁胺联合局部放疗,PSA迅速下降至正常范围。
1. 主动监测的优化
对于极低危或低危前列腺癌患者(如病灶<1厘米、Gleason评分低、PSA水平稳定),主动监测是避免过度治疗的有效策略。PSMA-PET/CT可精准评估肿瘤分期和活性,帮助医生判断哪些患者适合主动监测,哪些需要积极治疗。
2. 局部治疗的精准化
MRI引导下的局部靶向治疗(如HIFU)结合PSMA-PET/CT,可实现对微小病灶的“迷你”干预,最大程度保留前列腺功能。研究表明,接受局部治疗的患者避免手术或放疗的比例显著高于未接受局部治疗者(84% vs 46%)。
3. 个性化治疗方案的制定
PSMA-PET/CT可筛选适合接受¹⁷⁷Lu-PSMA核素治疗的患者,并确定治疗剂量和区域。这种个性化治疗方法可提高疗效,减少不必要的副作用。

Q1:PSMA-PET/CT适合哪些患者?
A:主要适用于以下人群:
前列腺癌初次诊断时,需明确分期(尤其是高危或局部晚期患者);
前列腺癌根治术后或放疗后,PSA持续升高但传统检查未发现复发灶;
晚期前列腺癌患者,需评估转移范围或监测治疗效果;
计划接受177Lu-PSMA靶向治疗的患者,需通过PSMA-PET/CT确认病灶PSMA高表达。
Q2:PSMA-PET/CT的辐射大吗?
A:PSMA-PET/CT的辐射主要来自放射性示踪剂(如18F或68Ga)和低剂量CT扫描。单次检查的辐射剂量约为10-15mSv,相当于一次腹部CT的辐射量,远低于安全阈值(50mSv/年)。检查后多喝水可加速排泄,辐射风险极低。
Q3:检查前需要停药吗?
A:部分药物可能影响PSMA表达或示踪剂摄取,检查前需告知医生用药史。例如:
雄激素剥夺治疗(ADT)可能降低PSMA表达,但无需停药;
二甲双胍(糖尿病患者常用)可能干扰显像,检查前需停药48小时;
近期使用过含铋的药物(如胃药)或造影剂,需提前告知医生。
Q4:PSMA-PET/CT能替代穿刺活检吗?
A:不能。PSMA-PET/CT是影像学检查,可定位病灶并评估转移范围,但无法明确病理类型(如腺癌、神经内分泌癌等)。诊断前列腺癌仍需通过穿刺活检获取组织样本,进行病理学确诊。
Q5:PSMA-PET/CT的假阳性/假阴性率高吗?
A:PSMA-PET/CT的特异性较高(约95%),但仍有少数假阳性情况,如唾液腺、肾脏、肠道等正常组织可能生理性摄取示踪剂。假阴性多见于PSMA低表达的肿瘤(如神经内分泌分化前列腺癌)或极微小病灶(<0.3mm)。临床需结合PSA水平、病史和其他检查综合判断。
Q6:检查费用多少?能否医保报销?
A:目前PSMA-PET/CT尚未普及,检查费用较高(约8000-12000元),且多数地区未纳入医保。部分商业保险可能覆盖,建议提前咨询保险公司。随着技术推广,未来费用有望逐步降低。
PSMA-PET/CT的出现,为前列腺癌的精准分期和诊疗带来了革命性突破。它不仅能捕捉到0.5毫米的微小病灶,还能帮助医生制定个性化治疗方案,避免过度治疗,改善患者生活质量。对于患者而言,早期诊断、规范治疗和健康生活实践是战胜前列腺癌的关键。未来,随着技术的不断进步,前列腺癌的管理将更加精准和高效。
温馨提醒: 本文旨在进行医疗健康知识科普,不能替代专业医生的诊断和建议。任何关于疾病的治疗和健康管理决策,请咨询具备资质的医疗机构和医师。

