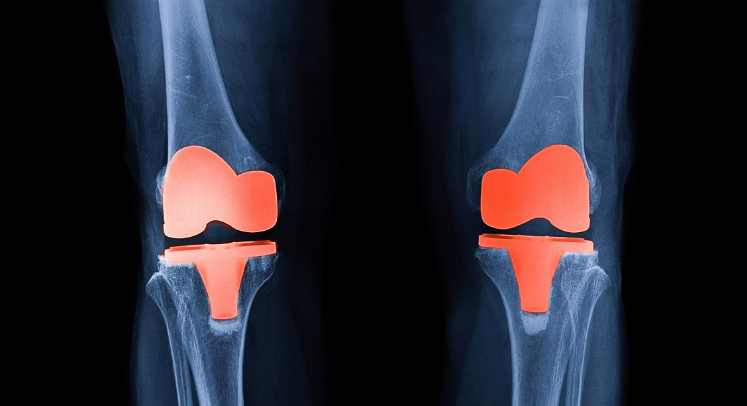
提到骨坏死,很多人首先想到的是股骨头坏死。然而,膝关节骨坏死同样是一个不容忽视的健康问题。本文将为您详细介绍膝关节骨坏死的相关知识,帮助您更好地理解和预防这一疾病。 骨坏死,一种进行性骨破坏疾病,中医理论把骨坏死称之为骨蚀症,病理特征主要表现为局部骨缺血后骨细胞凋亡,继而导致受累关节表面塌陷和变形,最终可发展为继发性骨关节炎。 人体在任何部位都有可能发生骨坏死,仅就缺血性坏死已经发现40余处,而股骨头坏死发生率最高,除了股骨头之外,膝关节骨坏死的发病率也相对较高,同样值得关注。 通常将膝关节骨坏死分为两种类型,包括自发性膝关节骨坏死、继发性膝关节骨坏死以及膝关节术后骨坏死,其中自发性膝关节骨坏死是膝关节骨坏死最常见的一种类型。 通过研究发现,在50岁以上和60岁以上人群中自发性膝关节骨坏死发病率约为3.4%和9.4%,其中65岁以上的患者中,男女比例约为1∶5。 继发性膝关节骨坏死常见于45岁以下人群并且女性比例较高,自发性膝关节骨坏死主要累及单侧膝关节,而继发性膝关节骨坏死常累及双侧膝关节。 自发性膝关节骨坏死发病的危险因素有性别、年龄、软骨退变、低骨密度和内侧半月板损伤等。 继发性膝关节骨坏死的诱发因素分为直接因素及间接因素,直接因素包括镰状细胞性贫血、骨髓增殖性疾病、戈谢病和系统性红斑狼疮等;间接因素包括酒精、肥胖和皮质类固醇的使用等。 1. 自发性膝关节骨坏死:通常表现为单侧膝关节内侧突发剧烈疼痛,触诊时局部压痛明显,而膝关节外侧不痛,关节腔可能会有液体渗出,渗出和疼痛还可引起膝关节活动受限,甚则在夜间及负重时加重。 2. 继发性膝关节骨坏死:通常表现为双侧膝关节疼痛,并逐渐加重,甚者可出现髋关节不适。 3.通过影像检查可以明确诊断: MRI(磁共振成像): 自发性膝关节坏死病变:MRI可显示骨股内侧髁的软骨下病变,这对于早期发现和治疗自发性膝关节坏死具有重要意义。 继发性膝关节骨坏死:MRI在继发性膝关节骨坏死的近端边界附近可见分界边缘或双晕征,这一特征有助于与其他类型的膝关节病变进行鉴别。 X线(X射线检查): 早期病变:由于X线的成像原理限制,对于早期膝关节坏死病变的敏感性较差,可能无法准确显示病变情况。 晚期病变:在晚期,X线可显示膝关节内出现齿状或斑片状的硬化灶,这是膝关节坏死病变晚期的典型表现。 非手术治疗主要包括使用拐杖或助行器减轻负重、加强股四头肌和腘绳肌锻炼的物理治疗、体外冲击波疗法、脉冲电磁场疗法以及口服药物治疗等。 手术治疗主要有膝关节保留术和膝关节置换术,膝关节保留术包括关节镜清理术、髓芯减压术、骨软骨移植术及胫骨高位截骨术等,膝关节置换术包括膝关节单髁置换术和全膝关节置换术。 人工膝关节置换手术: 关节置换需要人工关节进行替换原本坏死的关节,随人工关节材料的改进,其种类包括:金属合金;高分子材料;陶瓷材料。 对于即将接受全髋关节置换术的患者来说,最关心的是人工关节的使用寿命。根据国外多中心、大样本、长期研究结果,人工关节20年生存率达到80%,30年生存率为64%。 即人工关节置换20年后,约80%患者的人工关节仍然可以使用。30年后,约64%的患者,而且此研究中的人们使用的假肢是20世纪70年代或80年代设计的。进入21世纪,人工关节假体的材料选择和设计更加合理,假体的使用寿命预计会更长,疗效也更加乐观。 保护关节:在进行体育锻炼时,佩戴护膝、防护套等,减少对骨骼软骨的损伤。 避免激素类药物:在疾病治疗过程中,尽量避免长时间服用激素类药物。 避免外伤:注意保护膝关节,避免骨折等外伤。 健康生活方式:保持健康体重,避免肥胖;戒烟限酒,减少酒精摄入。 膝关节骨坏死虽然不如股骨头坏死常见,但其对健康的威胁同样不容忽视。通过了解膝关节骨坏死的原因、症状、治疗方法和预防措施,我们可以更好地保护自己的膝关节健康。如果您或您的家人出现膝关节疼痛等症状,请及时就医检查,以便早期发现和治疗膝关节骨坏死。 【参考文献】 [1]于海涛,乔永杰,李旭升,等.膝关节骨坏死的研究进展[J].中国骨与关节损伤杂志,2023,38(06):665-668.

咨询热线:
010-56350526
机构合作:
010-56350526
